人工関節センター
ARTIFICIAL JOINT
人工関節センター
人工関節センターについて
当院では、関節の痛みや変形によって日常生活に支障をきたしている方に対し、人工股関節置換術および人工膝関節置換術を中心とした専門的な治療を行っています。
患者様一人ひとりの症状や生活背景を考慮し、身体への負担軽減に配慮した手術方法の検討を行い、痛みの改善と歩行機能の回復を目標とした医療を提供いたします。
人工関節とは
人工関節とは
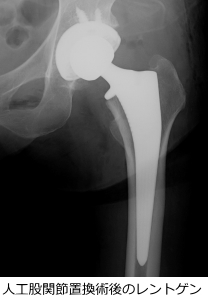
人工関節置換術とは、関節の軟骨や骨がすり減り、変形や損傷が進行して日常生活に支障がある場合に、金属・セラミック・ポリエチレンなどの人工素材を用いて関節の一部または全部を置き換える治療法です。
関節の表面を人工素材に置き換えることで、骨同士の直接の摩擦を抑え、痛みの軽減や関節の可動域の改善を図ります。
使用される素材
人工関節は、生体適合性(体への馴染みやすさ)が考慮された素材で構成されています。
主に以下の部品を組み合わせて使用します。
- 金属(チタン合金・コバルトクロム合金など):骨と結合、あるいは固定する土台部分に使用します。
- セラミック:摩耗に強く、滑らかな動きをサポートする素材として使用されます。
- 超高分子ポリエチレン:軟骨の代わりとなる「滑り面」として使用され、衝撃を吸収する役割を担います。
耐用年数(人工関節の寿命)について
人工関節の耐用年数は、素材の改良や手術技術の進歩により、現在は20年程度維持されるケースも報告されています。
※耐用年数は、患者様の活動量、体重、骨の状態などにより個人差があります。
以前よりも長期的な維持が期待できるようになったことから、50代などの比較的若い世代の方が手術を検討されるケースも増えています。
ただし、将来的に人工関節の摩耗や緩みが生じた場合には、再置換(人工関節の入れ替え)の手術が必要になる可能性があることをご理解いただく必要があります。
手術の目的
人工関節置換術の主な目的は以下の通りです。
- 除痛:歩行時や立ち上がり時の痛みの改善を目指します。
- 機能回復:関節の動きを改善し、歩行能力の向上を図ります。
- QOL(生活の質)の向上:旅行や趣味、家事などの日常生活をより快適に行えるようになることを目標とします。
人工関節置換術とは
人工関節置換術は、すり減った軟骨や変形した関節の表面を人工素材(インプラント)に置き換えることで、関節の滑らかな動きを再現し、痛みの軽減を図る治療法です。
当院では、筋肉への影響を抑えることを目的とした「最小侵襲手術(MIS)」や、正確な設置をサポートする「ナビゲーションシステム」などの技術を導入し、個々の症例に応じた手術を実践しています。
できる限り筋肉を切らない最小侵襲手術(MIS)
人工関節とは、関節の軟骨や骨がすり減って変形や損傷が進行した場合に、金属・セラミック・ポリエチレンなどの人工素材を用いて関節の一部または全部を置き換える治療法です。
関節の表面を人工素材に置き換えることで、骨同士の摩擦がなくなり、痛みの軽減や関節の動きの改善が期待できます。
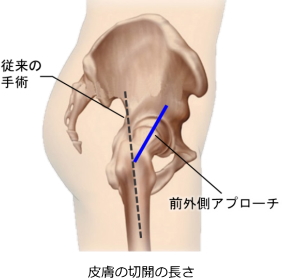
約10cmの皮膚切開で、筋肉の間を通って股関節に到達する方法で行うため、術後の痛みが軽減され、回復が早い傾向があります。
また、手術中は仰向けの姿勢(仰臥位)で行い、人工関節の設置角度を安定して確認できる体制を整えています。
仰臥位前外側アプローチ(ALS法)
当院では、仰臥位前外側アプローチ(ALS:Anterolateral Supine approach)による手術を行っています。
この方法は、大腿筋膜張筋と中殿筋の間から進入するため、筋肉や腱への侵襲が少ないのが特徴です。
筋力への影響を抑え、正確な人工関節の設置を行うことができます。
身体への負担が少ないため、高齢の方でも手術を受けていただける場合があります。
ナビゲーションシステムを用いた人工膝関節置換術

人工膝関節置換術では、ナビゲーションシステム(コンピューター支援システム)を使用し、手術中に人工関節の設置角度や骨の切除ラインを確認しながら、より安定した手術を行っています。
これにより、患者様それぞれの膝の形状に合わせた人工関節の配置が可能になります。
当院の人工関節治療の特徴
当院では、患者様一人ひとりの状態に合わせて、身体への負担をできるだけ少なくし、早期の回復を目指す人工関節手術を行っています。
人工股関節および人工膝関節の手術において、以下のような特徴があります。
できる限り筋肉を切らない最小侵襲手術(MIS)

人工関節とは、関節の軟骨や骨がすり減って変形や損傷が進行した場合に、金属・セラミック・ポリエチレンなどの人工素材を用いて関節の一部または全部を置き換える治療法です。
関節の表面を人工素材に置き換えることで、骨同士の摩擦がなくなり、痛みの軽減や関節の動きの改善が期待できます。
約10cmの皮膚切開で、筋肉の間を通って股関節に到達する方法で行うため、術後の痛みが軽減され、回復が早い傾向があります。
また、手術中は仰向けの姿勢(仰臥位)で行い、人工関節の設置角度を安定して確認できる体制を整えています。
仰臥位前外側アプローチ(ALS法)
当院では、仰臥位前外側アプローチ(ALS:Anterolateral Supine approach)による手術を行っています。
この方法は、大腿筋膜張筋と中殿筋の間から進入するため、筋肉や腱への侵襲が少ないのが特徴です。
筋力への影響を抑え、正確な人工関節の設置を行うことができます。
身体への負担が少ないため、高齢の方でも手術を受けていただける場合があります。
ナビゲーションシステムを用いた人工膝関節置換術

人工膝関節置換術では、ナビゲーションシステム(コンピューター支援システム)を使用し、手術中に人工関節の設置角度や骨の切除ラインを確認しながら、より安定した手術を行っています。
これにより、患者様それぞれの膝の形状に合わせた人工関節の配置が可能になります。
人工股関節置換術
手術の概要
人工股関節置換術は、変形性股関節症や大腿骨頭壊死症などによって変形・損傷した股関節の表面を取り除き、その代わりとなる人工の関節に置き換える手術です。
股関節の動きを滑らかにし、痛みの軽減や歩行能力の改善を目的としています。
人工股関節置換術の流れ
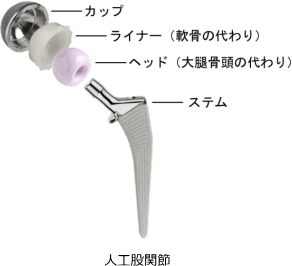
人工股関節は、
骨盤側に設置する「カップ」
関節の動きを支える「ライナー」
大腿骨側に取り付ける「ステム」
関節の球状部分となる「ヘッド」で構成されています。
カップとステムはチタン合金、ヘッドはセラミックまたは金属、ライナーは超高分子ポリエチレンといった摩耗しにくい素材で作られています。
これらの部品が組み合わさることで、自然な関節の動きを再現します。
手術方法
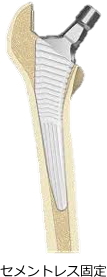
当院では、骨セメントを使用しないセメントレス固定を採用しています。
人工関節が骨と直接結合し、しっかりと固定される方法で、時間の経過とともに安定します。
また、筋肉をできる限り切らない最小侵襲手術(MIS)で行っており、仰向けで手術を行う「仰臥位前外側アプローチ(ALS法)」によって人工関節を正確に設置します。
体への負担が少ない手術方法であり、80代以上の高齢の方でも手術を受けられるケースがあります。
手術方法
手術後しばらくは歩行時に杖を使用しますが、筋力が回復するにつれて杖なしでの歩行が可能になります。
多くの方は、日常生活動作の改善がみられ、旅行や趣味などの活動を再開できるようになります。
激しい運動(ダッシュやジャンプ)は避ける必要がありますが、軽い運動・正座・自転車・車の運転などは可能です。
人工股関節の耐久性は向上しており、25〜30年以上の機能が期待できるとされています。
手術によって期待される改善
- 関節の痛みが軽減する
- 関節の動きが滑らかになる
- 脚の長さの左右差が改善する
- 歩行が安定し、生活動作が行いやすくなる
※改善の程度には個人差があります。
手術に伴う主な合併症
人工関節置換術は安全性の高い手術ですが、以下のような合併症が生じる場合があります。
感染症:術後に細菌感染を起こすことがあります。抗生剤などで予防・治療を行います。
深部静脈血栓症・肺血栓塞栓症:脚の静脈に血のかたまり(血栓)ができることがあります。早期離床・リハビリ・予防薬で対応します。
脱臼:股関節の動かし方によって人工関節が外れることがあります。姿勢や動作に注意して生活します。
神経障害:手術後に一時的なしびれや筋力低下が生じることがありますが、多くは回復します。
手術中の骨折:まれに大腿骨や骨盤の骨にひびが入ることがあります。その際は追加の固定(ワイヤー・プレート)を行う場合があります。
まとめ
人工関節置換術は安全性の高い手術ですが、以下のような合併症が生じる場合があります。
人工股関節置換術は、痛みの軽減と関節機能の改善を目的とした治療です。
当院では、できる限り筋肉を切らない手術方法を採用し、正確な人工関節の設置と身体への負担軽減に配慮した治療を行っています。
人工膝関節置換術
手術の概要
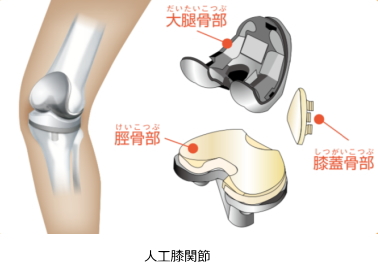
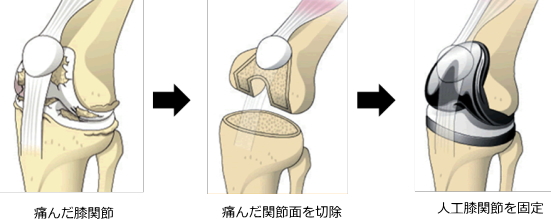
人工膝関節置換術は、変形性膝関節症や特発性膝骨壊死などによって変形・損傷を受けた膝関節の表面を人工関節に置き換える手術です。
関節の摩耗による痛みや変形を改善し、歩行機能を回復させることを目的としています。
人工膝関節は、
大腿骨側の金属部品
脛骨側の金属部品
軟骨の代わりとなる「インサート(ポリエチレン製)」
必要に応じて膝蓋骨部品(膝のお皿部分)から構成されています。
骨の表面を人工素材に置き換えることで、骨同士が直接触れず、痛みの軽減と関節の動きの改善が期待できます。
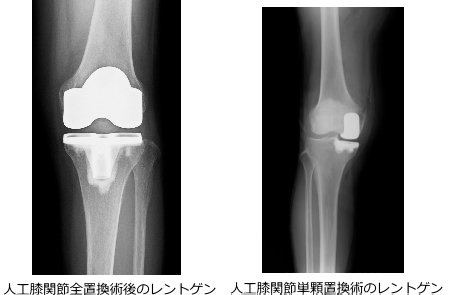
人工膝関節全置換術(TKA)

膝関節の全体を人工関節に置き換える方法です。
変形性膝関節症が進行し、膝全体の軟骨がすり減っている場合に適応されます。
当院では、ナビゲーションシステム(コンピューター支援システム)を使用して手術を行っています。
手術中に骨の切除角度や人工関節の設置位置をリアルタイムで確認しながら進めることで、患者様ごとに最適な角度で人工関節を設置できるよう配慮しています。
手術後は、痛みの軽減とともに脚の変形(O脚やX脚)が改善し、歩行の安定が期待されます。
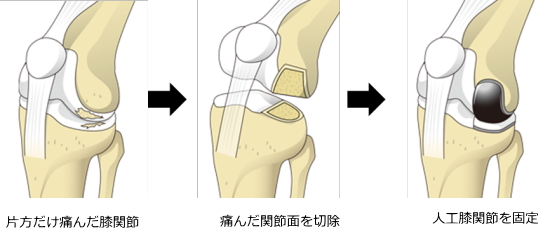
人工膝関節全置換術の流れ

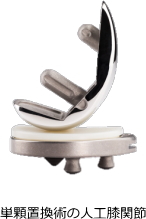
人工膝関節単顆置換術(UKA)
膝の内側または外側のどちらか一方のみが損傷している場合に行う部分的な人工関節手術です。
膝全体を置き換える全置換術(TKA)に比べ、切開が小さく筋肉への影響が少ないことが特徴です。
膝の靱帯を残したまま、痛んだ部分だけを人工素材に置き換えるため、術後の回復が比較的早く、膝の動きも自然に近く保たれます。
ただし、膝の変形が進行している場合や、関節リウマチなど全体に炎症が及ぶ疾患では適応にならないことがあります。
人工膝関節単顆置換術の流れ
手術後の経過
手術後は杖などを使用して歩行訓練を行い、筋力が回復するにつれて杖なし歩行が可能になります。
ダッシュやジャンプなどの激しい運動は避ける必要がありますが、軽い運動・自転車・車の運転などは行うことができます。
人工膝関節の耐久性は向上しており、20年以上の使用に耐えうるケースもあります。
手術によって期待される改善
- 膝の痛みが軽減する
- 関節の可動域が広がり、膝が伸ばしやすくなる
- O脚やX脚などの変形が改善する
- 歩行が安定し、日常生活動作がしやすくなる
※改善の程度には個人差があります。
手術に伴う主な合併症
人工膝関節置換術は安全性の高い手術ですが、まれに以下のような合併症が起こる場合があります。
感染症:術後に細菌感染を起こすことがあります。抗生剤投与などで予防・治療を行います。
深部静脈血栓症・肺血栓塞栓症:脚の静脈に血栓ができることがあります。早期離床・リハビリ・予防薬で対応します。
神経障害:術後に一時的なしびれや筋力低下を生じることがありますが、多くは回復します。
骨折:手術中や術後に骨の一部にひびが入ることがあり、その際は追加の固定が必要になる場合があります。
まとめ
人工膝関節置換術は、膝の痛みや変形を改善し、歩行機能を取り戻すための有効な治療法です。
当院では、ナビゲーションシステムを用いた丁寧な手術と、患者様の状態に合わせたリハビリテーションを行い、一人ひとりの生活の質(QOL)の向上を目指しています。
いのうえ よういち
井上 洋一
センター⾧
経歴
- 2011年
- 川崎医科大学医学部卒業
川崎医科大学附属病院整形外科勤務 - 2013年
- 国立病院機構岡山医療センター整形外科勤務
- 2016年
- 香川県立中央病院整形外科勤務
- 2020年
- 川崎医科大学附属病院整形外科勤務
- 2022年
- 医療法人社団仁和会神野病院整形外科勤務
- 2025年
- 当院副院⾧就任
当院人工関節センター センター⾧就任
学会専門医・認定医・その他
- 日本整形外科学会:専門医 認定リウマチ医
- 運動器リハビリテーション医
- 日本人工関節学会
- 日本脊椎脊髄病学会
- 日本股関節学会
2023年度~2024年度
| 人工股関節全置換術 | 人工膝関節全置換術 | 人工膝関節単顆置換術 | 合計 | |
|---|---|---|---|---|
| 2024年度 | 36 | 76 | 12 | 124 |
| 2023年度 | 39 | 62 | 12 | 113 |
